Sindrome dello spazio quadrilatero della spalla
La Sindrome dello Spazio Quadrilatero della spalla (QSS) è una patologia appartenente al gruppo: “Spalla Neurologica”. S’intende con questo termine, quelle patologie che sono riconducibili al tessuto nervoso quale causa primaria. In questo caso è il Nervo Ascellare (NA) a essere interessato poiché compresso nella regione posteriore della spalla quando scorre in un’area anatomica: lo “spazio quadrilatero”.
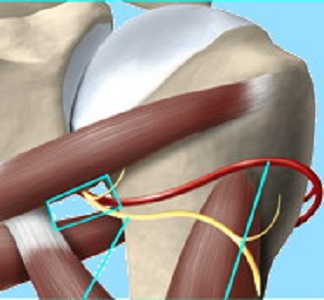
Il nervo ascellare, chiamato anche nervo circonflesso, è un nervo che origina dalla corda posteriore del plesso brachiale dalle radici C6-C7. E’ ritenuto un nervo periferico e misto poiché la parte motoria innerva il muscolo piccolo rotondo e il muscolo deltoide mentre la parte sensitiva innerva la cute che ricopre il deltoide e la regione superiore della faccia laterale del braccio e l’articolazione gleno/omerale.
Dopo che si è staccato dalla corda, in cavità ascellare, il nervo attraversa il quadrilatero di Velpeau per raggiungere la loggia posteriore del braccio. In questo spazio decorrono due importanti elementi anatomici che sono: il nervo ascellare e l’arteria circonflessa.
Con il termine di Spazio Quadrilatero s’intende proprio questa regione anatomica delimitata da:
- Lato superiore: piccolo rotondo
- Lato inferiore: grande rotondo
- Lato mediale: capo lungo del tricipite
- Lato laterale: parte mediale del collo dell’omero.
Eziopatogenesi
La QSS si verifica, solitamente, in giovani adulti atletici di età compresa tra i 25 e 35 anni privi di una storia di trauma significativo. La compressione del nervo ascellare è la causa principale e può essere statica o dinamica. Tale compressione può dipendere da molte cause ma alcune condizioni assumono carattere predisponente. Tra queste sono da considerare:
- Stress meccanico ripetitivo o un uso eccessivo dell’articolazione della spalla
- Alcuni sport come il lancio e il nuoto.
- Presenza di bande fibrose atipiche nello spazio
- Ematomi e tumori (molto raramente)
- Cisti paralabrale glenoidea del polo inferiore
Quest’ultima si forma quale conseguenza di una frattura del labbro glenoideo della scapola. La genesi della cisti è quasi simile alla cisti meniscale del ginocchio. La lesione del labbro glenoideo determina l’estrusione del liquido sinoviale articolare nei tessuti adiacenti attraverso la frattura labbro-capsulare. E’ molto frequente negli atleti.
Altre condizioni sono:
- Indossare uno zaino molto pesante (anche come lesione acuta)
- Cattivo uso delle stampelle ascellari
- La lussazione di spalla (come causa traumatica)
In quest’ultimo caso, è interessante notare che la QSS può insorgere con una percentuale anche piuttosto alta, dipendente dal tipo di lussazione. Una lussazione posteriore, ad esempio, espone a un maggior rischio rispetto a una lussazione anteriore.
Infine, non bisogna sottovalutare che anche i bambini, avviati sin dalla tenera età a sport stressanti l’articolazione della spalla, possono sviluppare un rischio maggiore della sindrome dello spazio quadrilatero. Per tale motivo non bisogna astenersi a una chiara informazione educazionale genitoriale.
Sintomatologia
La sintomatologia non è caratteristica bensì molto variabile. Questo sia perché ci sono vari gradi di lesione nervosa sia perché le cause possono essere diverse. I sintomi, pertanto, possono confondersi con altri. E’ proprio per questo motivo che la diagnosi risulta complessa in considerazione del fatto che la patologia è priva di una espressione specifica dei sintomi. Il dolore, tuttavia, assume una parte rilevante con caratteristiche cliniche di un dolore sordo intermittente localizzato nella regione posteriore e laterale della spalla esacerbato da un’abduzione attiva e una rotazione esterna dell’omero.
Interessante è la percezione di dolore che spesso si rileva alla digitopressione sul punto d’inserimento del piccolo rotondo sull’omero e/o sullo spazio quadrilatero.
Non è difficile notare anche un’ipomiotrofia o l’atrofia del piccolo rotondo e del deltoide. In definitiva la sintomatologia può essere così riassunta:
- Dolore e parestesie della regione laterale della spalla e/o della regione posterosuperiore del braccio
- Dolore ingravescente nell’abduzione e rotazione esterno
- Dolore ingravescente al movimento del braccio sopra la testa
- Percezione di dolore alla pressione sullo spazio quadrilatero
- Percezione di vago dolore alla spalla
- Intorpidimento o formicolio al braccio
- Debolezza e instabilità di spalla
E’ bene ricordare che i sintomi derivano esclusivamente dalla compressione e/o lesione del nervo ascellare, non dall’occlusione dell’arteria circonflessa omerale.
Diagnosi
La diagnosi di QSS non è facile. Per questo motivo può capitare che alcuni pazienti, affetti da questa particolare patologia, siano spesso trattati per altre condizioni prima di giungere alla diagnosi precisa. Tale condizione può complicare ulteriormente il quadro clinico. In caso di sospetto di QSS è consigliabile seguire l’iter classico di ogni studio in tal senso e cioè:
- Raccolta della storia anamnestica
- Esame clinico completo
Valutazione delle indagini strumentali
A – L’indagine e lo studio della storia clinica della patologia sono indefettibili poiché procureranno importanti notizie in merito all’attività lavorativa, quella sportiva, su possibili malattie concomitanti e su eventuali lesioni traumatiche pregresse. La ricerca di sport praticati in passato e/o recenti deve essere particolarmente orientata riguardo quelli stressanti la spalla cercando di cogliere traumi o microtraumi passati inosservati.
B – L’esame clinico è altrettanto fondamentale sia per l’acquisizione di tutti i test specifici per la spalla compreso il ROM (range of motion) sia per una prima indagine di tipo neurologico indirizzata alla ricerca della sensibilità, riflessi, percezione del dolore e tale esplorazione sarà effettuata soprattutto sulle zone di distribuzione del nervo ascellare.
Può anche essere riconosciuto una certa debolezza e instabilità gleno omerale confondendo e minando una precisa diagnosi giacché la sintomatologia simula altre patologie. Può capitare anche che la sindrome dello spazio quadrilatero sia scambiata per una lesione della cuffia dei rotatori.
C – La valutazione delle indagini strumentali è imprescindibile per stabilire una diagnosi precisa. Le indagini strumentali maggiormente consigliate sono:
Elettromioneurografia (EMNG): è un’indagine neurofisiologica che è utilizzata per studiare il sistema nervoso periferico dal punto di vista funzionale; attraverso questo esame si può individuare esattamente il livello di danno nervoso e la sede di origine della compressione.
Risonanza Magnetica (RM): è un’indagine che non utilizza i raggi x bensì le onde magnetiche e consente una precisa identificazione di eventuale ipomiotrofia delle strutture muscolari in particolare del piccolo rotondo e del deltoide; è possibile identificare anche un’atrofia con degenerazione grassa del muscolo piccolo rotondo e/o coinvolgimento del muscolo deltoide. La RM potrà mostrare anche la presenza di cisti paralabrali del polo inferiore associato a una lesione del labbro.
Angio-TC (ATC): è un’indagine che utilizza i raggi x speciali e richiede l’utilizzo del mezzo di contrasto che viene iniettato in vena; tale metodica consente di identificare problemi a carico degli elementi vascolari situati nello spazio quadrilatero.
Test della lidocaina: è un’indagine utilizzata da alcuni specialisti che consiste in un blocco anestetico del nervo ascellare; dopo aver costatato che l’anestesia è avvenuta, il test consiste nell’appurare che il dolore è scomparso in modo che si possa stabilire con certezza che era proprio il nervo ascellare a causare i sintomi.
Terapia
La terapia può essere di tipo conservativo o chirurgico non disgiunta da una terapia riabilitativa adeguata.
Terapia conservativa
Occorre considerare che la lesione più frequente che capita sia una “neuroprassia”. Questa è una forma lieve di lesione del nervo ascellare poiché il danno anatomico è delimitato al solo rivestimento mielinico delle cellule di Schwann mentre l’assone e le altre guaine del nervo sono preservate. Tale lesione, tuttavia, produce una perdita della funzione di conduzione nervosa del nervo dovuta sia a compressione sia a contusione con conseguente paralisi incompleta e reversibile. Per tale motivo, solitamente, trascorso un periodo variabile dalla lesione, la guarigione è completa. Dal punto di vista clinico e strumentale risulta che la conduzione nervosa è rallentata o assente sia prossimalmente sia distalmente alla lesione.
Il pieno recupero della funzione avviene, di solito, entro settimane o mesi dal trauma. Sono questi i casi di QSS in cui il nervo recupera completamente permettendo la scelta di un trattamento non chirurgico.
Le indicazioni terapeutiche da consigliare sono:
- Riposo assoluto della spalla
- Sospensione da qualsiasi attività sportiva
- Utilizzo di farmaci tipo FANS
Terapia chirurgica
La QSS ha un’evoluzione positiva, guarendo spontaneamente. Se non si apprezza nessun miglioramento dopo sei settimane di terapia conservativa, la proposta d’intervento chirurgico può essere l’unica scelta possibile.
La causa principale di compressione del nervo ascellare nello spazio quadrilatero è, di solito, un’anomala formazione di bande di tessuto fibroso. L’intervento chirurgico consiste proprio nel tagliare e rimuovere queste bande fibrose. Tale intervento è chiamato “decompressione del nervo ascellare” e i risultati sono eccellenti.
In quei casi più gravi di QSS, secondari a traumi ad alta energia o iatrogeni, che procurano una grave lesione del nervo ascellare fino alla “neurotmesi”, caratterizzata dalla completa distruzione del tronco nervoso con impossibilità di ricrescita, la parte lesionata del nervo ascellare deve essere riparata con sostituzione di un altro nervo e tale intervento è chiamato “innesto nervoso”.
Le vie di accesso chirurgico possono essere:
- Chirurgia aperta
- Chirurgia artroscopica
La prima è preferita in tutti quei casi che richiedono una visione ampia dello spazio quadrilatero. Il chirurgo farà una piccola incisone cutanea nella parte posteriore della spalla. E’ indicata soprattutto quando è richiesto l’innesto nervoso e, contemporaneamente, è rimossa la parte del nervo malato. Questa via è preferita anche per la decompressione chirurgica a causa della presenza di tessuto fibroso e per il distacco del piccolo rotondo. L’intervento piò essere fatto in regime di Day Surgery.
La via artroscopica, invece, può essere utilizzata per l’asportazione della cisti paralabrale con riparazione della lacerazione del labbro glenoideo associato.
In entrambi i casi, se il trattamento è stato condotto in maniera appropriata, il pieno recupero dovrebbe tradursi in un periodo di tempo compreso tra i 3 e i 6 mesi .
Riabilitazione
Riabilitazione senza intervento chirurgico
La fisioterapia, associata anche a un buon recupero della postura, è importante al fine di ripristinare il ROM (range of motion) della spalla. Nel periodo inziale è da consigliare l’interruzione di sport overhead. Alcuni raccomandano la stimolazione muscolare elettrica (EMS) in quei casi dove si apprezza una certa debolezza muscolare, ipomiotrofia o atrofia. Lo scopo è di migliorare la ripresa della forza muscolare e ridurre l’atrofia muscolare. Questo tipo di terapia è comoda poiché può essere effettuata a casa con apparecchiature domestiche.
Dopo circa quattro settimane, si può essere in grado di fare più esercizio fisico da soli. Di solito da sei settimane, esercizi specifici per il vostro sport sono introdotti. Nella maggior parte dei casi, ci si può aspettare di essere senza dolore, hanno gamma completa di movimento, e di essere in grado di riprendere l’attività in 12 settimane.
Ritorno allo sport varia. Il medico può decidere di avere l’EMG ripetuto mensile per vedere se il nervo ascellare sta migliorando. Miglioramento della EMG dovrebbe essere visto. Vicino pieno recupero della forza muscolare deltoide è consigliato prima del ritorno al vostro sport. La maggior parte del tempo, la cura conservativa come la terapia fisica è tutto ciò che è necessario. Ritorna alla attività è l’obiettivo del trattamento. Raramente è un intervento chirurgico necessario.
Riabilitazione dopo intervento chirurgico
Questo tipo di riabilitazione è contraddistinto da tre fasi:
- Fase I: dura circa quattro settimane. In questo periodo lo scopo principale è quello di contenimento del dolore e graduale recupero dei movimenti della spalla. Questi movimenti devono essere molto delicati poiché bisogna consentire che il tessuto cicatriziale si formi nei tempi e modi dovuti senza stress meccanici che potrebbero inficiare il risultato dell’intervento.
- Fase II: anche questa fase dura circa due-tre settimane. Lo scopo è di un rinforzo muscolare graduale di tutta la muscolatura del cingolo scapolo omerale. Viene concesso di camminare su un tapis roulant,
- Fase III: questa fase può avere una durata variabile subordinata al giudizio dello specialista che deve ottenere il raggiungimento completo del recupero di tutte le attività funzionali, compreso lo sport.
Sia nella riabilitazione non chirurgica che in quella chirurgica è consigliabile monitorare il recupero del nervo attraverso l’esecuzione dell’EMG (elettromiografia). Questo è un esame strumentale molto importante per valutare lo stato del nervo ascellare e i segnali di recupero soprattutto quando il paziente è stato sottoposto a innesto nervoso. Può essere effettuato ogni quattro settimane in modo da osservare ogni minimo segno di miglioramento.
[Fonte http://www.medicitalia.it/minforma/ortopedia/2272-sindrome-spazio-quadrilatero-spalla.html]