Periostite tibiale: sintomi, cause e cura del periostio infiammato
La periostite tibiale è una malattia che interessa una delle due ossa lunghe che costituiscono lo scheletro della gamba e con più precisione la tibia. In particolare l’infiammazione interessa il periostio ossia la membrana di tessuto connettivo che riveste completamente le ossa, e quindi anche la tibia, ad eccezione delle aree ricoperte da cartilagini, e dove si innestano i muscoli con legamenti e tendini.
La periostite tibiale è comunemente la conseguenza di traumi che interessano le zone in cui si innestano i muscoli sull’osso, ma più raramente può essere conseguenza di una infezione del periostio ad opera di batteri come può essere la periostite sifilitica o tubercolare.
Comunque, qualunque sia la natura del processo infiammatorio, questo evolvendosi stimola gli osteoblasti (cellule da cui si origina la matrice ossea) contenuti nello strato interno del periostio che è ricco di cellule, alla produzione di nuovo tessuto osseo. Tutto ciò caratterizza in maniera particolare le regioni anatomiche interessate dalla malattia che perciò presentano placche ossee ben demarcate o addirittura aree con anomale sopraelevazioni di tessuto osseo.
La periostite tibiale di natura traumatica è comunemente anche definita come: sindrome del muscolo tibiale posteriore, sindrome del muscolo soleo, sindrome mediale della tibia o ancora con terminologia anglosassone shin splints.
Classificazioni della sindrome mediale della tibia.
In funzione della sua durata la malattia può classificarsi in:
- Periostite tibiale acuta. Se il quadro clinico con cui si presenta è severo ma si evolve e subisce remissione in un tempo ragionevolmente contenuto.
- Periostite tibiale cronica. Se la sintomatologia è blanda ma permane per un tempo molto lungo.
In funzione dell’area in cui invece è localizzata l’infiammazione in:
- Periostite tibiale anteriore. Se la flogosi è localizzata nell’area frontale della tibia.
- Periostite tibiale posteriore. Se la flogosi è localizzata nella regione interna della gamba lungo la tibia.
Ed ancora la periostite tibiale può essere: monolaterale o bilaterale a seconda se essa interessa una sola gamba o entrambe le gambe.
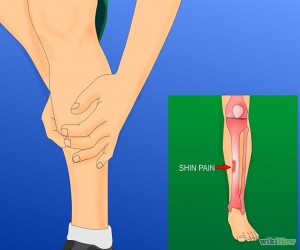
Il sintomo principale è il dolore localizzato nella parte della tibia interessata dal processo infiammatorio. Di norma le aree interessate dalla infiammazione hanno una estensione dell’ordine dei 5/10 centimetri ed il dolore pervade l’intera parte ma può anche essere localizzato in punti specifici di essa.
All’esordio della malattia il dolore compare camminando e scompare col riposo, ma con l’evolversi dell’infiammazione diviene severo e costante e rende difficile il movimento.
La zona dolorante può presentarsi arrossata, gonfia e sensibile alla palpazione. Il dolore da fermo compare o si acuisce anche flettendo la pianta e dita del piede.
Come già accennato la periostite tibiale è provocata dall’infiammazione della membrana di tessuto connettivo che ricopre l’osso tibiale e da cui questo trae nutrimento. Tale infiammazione può essere provocata da:
- Infezione di batteri che in genere giungono al periostio per via ematica. In questo caso quindi la periostite è conseguenza di una precedente infezione come nelle periostiti tubercolari o periostiti sifilitiche. Questa situazione è però molto rara nel nostro paese.
- Traumi. Ben più frequente è il caso in cui l’infiammazine del periostio è conseguenza di traumi nella regione di inserzione di alcuni muscoli all’osso tibiale. Traumi che producono microscopiche lacerazioni da cui consegue il processo flogistico del periostio. Detti traumi sono causati o da un eccessivo sollecitazione di tale muscolatura o da un suo utilizzo improprio.
Da quanto fin qui detto risulta chiaro che sono particolarmente soggetti a sviluppare la patologia:
Gli sportivi ed in particolare coloro che praticano sport di corsa come podisti, maratoneti, velocisti, ma anche saltatori, pallavolisti e giocatori di basket, calciatori, poiché sollecitano in maniera notevole questi muscoli.
Le probabilità di infiammazione del periostio aumentano notevolmente se si verificano le seguenti condizioni:
- Eccessivo carico di lavoro senza un adeguato allenamento.
- Problemi posturali.
- Corsa su terreni sconnessi.
- Corsa in salita od in discesa.
- Corsa su superfici con fondi troppo duri per le caratteristiche delle scarpe utilizzate (poco ammortizzate).
- Scarpe non idonee. Uno dei fattori che aumenta notevolmente la probabilità di contrarre la malattia è l’utilizzo di scarpe troppo consumate. I corridori dovrebbero sostituire le scarpette almeno ogni 450/500 Km.
- Sovrappeso.
Individui non sportivi ma che hanno problemi posturali durante la deambulazione e che perciò sollecitano in maniera inadeguata tali muscoli.
Soggetti con malformazioni come piede rotato in valgo, piede piatto o cavo, che creano problemi di postura nella camminata, ma anche gambe di diversa lunghezza.
Le patologie che presentano un quadro clinico simile e con cui bisogna effettuare la diagnosi differenziale sono:
- Frattura da stress, causate da allenamenti intensi in cui l’osso non è in grado di riparare le microlesioni causate dallo sforzo.
- Sindrome del compartimento anteriore. Malattia vascolare che causa incremento di pressione per un rallentamento del flusso sanguigno.
- Sindrome del muscolo tibiale anteriore. Aumento della pressioni dei fluidi muscolari interstiziali.
Se la malattia è dovuta ad una infezione batterica la terapia è antibiotica.
Se la malattia è dovuta a problemi muscolari i rimedi ed il protocollo terapeutico saranno più complessi e sicuramente più lunghi. L’obbiettivo primario della cura è anzitutto eliminare l’infiammazione e quindi:
- Riposo assoluto almeno per il periodo in cui l’infiammazione è nella sua fase acuta e sospensione degli allenamenti.
- Applicazioni di borse ghiacciate nella regione dolente per almeno tre volte al giorno.
- Somministrazione di antinfiammatori per via orale, generalmente FANS (antinfiammatori non steroidei).
- Infiltrazioni locali di cortisonici. Ma tali trattamenti devono avere una durata limitata e controllata strettamente dallo specialista in quanto il cortisone riduce la resistenza dei tessuti connettivi e quindi dopo un iniziale beneficio può peggiorare la situazione.
- Terapie fisiche. Esistono molteplici tipi di terapie fisiche utilizzabili per coadiuvare la terapia antinfiammatoria.
Una volta eliminata l’infiammazione è necessario intraprendere un percorso di rieducazione posturale e fisioterapia per il ripristino del tono muscolare, perduto nel periodo di sospensione degli allenamenti, con esercizi specifici.
Se sussistono problemi fisici come ad esempio piedi piatti si può rendere necessaria la realizzazione di plantari da usarsi nelle scarpe per correggere la postura durante la corsa.
Il recupero graduale degli allenamenti deve essere progressivo con un programma che ripartisca il carico di lavoro e gli esercizi in maniera crescente.
[Fonte read:http://www.medicina360.com/periostite-tibiale-sintomi-cause-e-cura-del-periostio-infiammato.html]